【介護業界動向コラム】第13回 VUCAの時代の介護経営 「事業の大規模化をどのように考えるのか③」
2023.08.28

2023年時点の規模の評価
前回の連載から「介護事業所の大規模化」をテーマに戦略面での取り組みを整理しています。今回は2024年改定を控えた、2023年8月時点での「介護事業所の規模の評価」について確認していきたいと思います。介護報酬における規模の評価については大きく分けると、「利用者数に応じた介護報酬」の観点と、「人員配置数の緩和」の観点の2つがあると言えます。
利用者数に応じた介護報酬体系
まず前者の「利用者数に応じた介護報酬」の観点は、具体的には「通所介護」と「通所リハビリテーション」に適用されているものです。月間の延利用者数が以下のように区分され、それぞれ基本報酬の体系が定められおり、規模が大きくなるほど基本報酬は減算される形になっています。
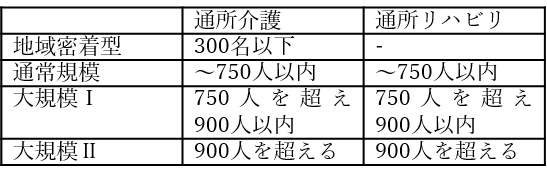
一方で、人員配置や運用経費については規模の経済が働く部分もあることから、以下のように営業利益率(差引利益率)については、規模に応じて高い水準となっていることが読み取れます。ただし「規模により報酬体系を評価する」基準は通所系サービスにしか導入されておらず、今後他サービスに対象範囲が広がる可能性があるのかは、未知数です。規模が大きくなると報酬が減額する体系では、大規模への参入を阻害する可能性もあるからです。
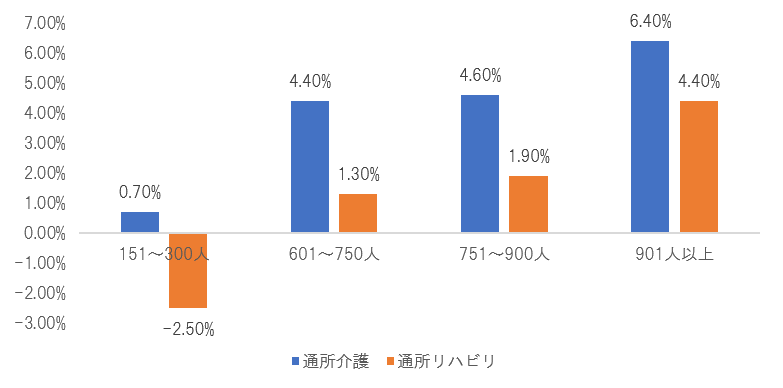
出所:介護経営実態調査(令和2年調査分)
規模等に応じた人員基準の緩和
さて、もう1つの観点である「人員配置数の緩和」については、規模だけを基準とするものではありませんが、併設サービスや連携事業所などの設定により、「専門職の配置基準」等の人員基準の緩和条件が設定されているものが該当します。
例えば、通所介護の看護人員の配置について、病院や訪問看護ステーションとの連携により専従配置が緩和されること、地域密着型特養の栄養士配置について地域の他の社会福祉施設等との連携によって配置しないでもよい事、あるいは医療機関併設の小規模介護医療院であれば医師、薬剤師、リハビリ関連職種、夜間の看護配置などが緩和されるなどの事例が参考として挙げられます。このように現時点では、規模により「介護報酬上のメリット」を得られる項目はあまり多いとは言えない状況です。ではこれらの項目については、今後どのような形で介護報酬上の評価が為されていく事になるのでしょうか?
大規模化にかかる介護報酬上の評価の予測
これはあくまで予測ですが、大規模化については、事業者側の「コストダウン」が最も期待される効果ですので、単純な「大規模化」のみをターゲットとした介護報酬の増額は期待しにくいものと考えられます。その意味ではむしろ「小規模では出来ない事」が要件に付加され、大規模化(合併等)をせざるを得ない状況が促進される、と考えておく方が現実的かも知れません。例えば
<人材が居なければ出来ない事>
- 専門職によるアセスメントや介入による「改善型・成果型」の介護の促進。(LIFEの進化)
<人材を流動化>
- 併設事業所間での専門職人材の兼務要件(専従要件)が緩和。
- サテライト事業所などの導入条件の緩和、あるいは対象サービスの増加。
等は想定される範囲の対応と言えるでしょう。よって本論の結論としては、将来的には規模そのものの評価というよりも、「一定の規模がなければ質が担保出来ない事」が実質的に「大規模化」を促進させる要素になる可能性が高い・・という事が言えそうです。改定の動向を注視していきたいと思います。次回は、大規模化によるコストダウンの実例、教育等の施策などを取り上げていきたいと思います。

大日方 光明(おびなた みつあき)氏
株式会社日本経営 介護福祉コンサルティング部 参事
介護・在宅医療の経営コンサルティングを専門。直営訪問看護ステーションの運営本部を兼任。
東京都訪問看護ステーション管理者・指導者育成研修講師。その他看護協会、看護大学等における管理者研修(経営部門)の実績多数。







